- от автора admin
Содержание
- О методике
- Кто вышел в лучшие
- 10 лучших и 10 худших регионов РФ по эффективности здравоохранения в 2016 г.
- Регионы-победители в соответствующих климатогеографических зонах
- Рейтинг эффективности здравоохранения субъектов Центральной зоны
- Рейтинг эффективности здравоохранения субъектов Южной зоны
- Рейтинг эффективности субъектов Уральской и Зауральской зоны
- Рейтинг эффективности субъектов Арктической зоны
- Делайте выводы
- От редакции:
Увеличить ожидаемую продолжительность жизни до 78 лет к 2024 г. – цель поставлена в Перечне поручений по реализации послания Президента РФ Федеральному собранию. «Это сверхзадача для отрасли здравоохранения, — подчеркнула председатель Оргкомитета конференции «Оргздрав-2018″, руководитель ВШОУЗ Гузель Улумбекова. — Она потребует огромной концентрации усилий глав регионов и организаторов здравоохранения всех уровней. Мы специально скорректировали программу конференции, чтобы обсудить особенности миссии здравоохранения на предстоящие 6 лет, какие программы надо реализовать и как надо изменить стратегическое и оперативное управление медицинскими организациями».
Лучшие регионы были отмечены на пленарном заседании конференции «Оргздрав-2018. Эффективное управление медицинской организацией».
О методике
Эффективность означает возможность добиться того же результата за меньшие деньги или лучших результатов за те же деньги. Рейтинг основан на международной практике проведения подобных расчетов и рассчитывается на основании 4-х показателей, каждый из которых имеет удельный вес при подсчете баллов.
Методика расчета рейтинга эффективности здравоохранения регионов РФ

Для расчетов использовались актуальные данные Росстата и Казначейства РФ за 2016 г. Стоит отметить, что устоявшееся мнение о том, что от деятельности системы здравоохранения здоровье населения зависит мало, – это миф. Обосновано, что в странах, где расходы на здравоохранение на душу населения меньше 2000 долл., оцененных по паритету покупательной способности, есть прямая связь между государственным финансированием здравоохранения и здоровьем населения. Для справки: в 2016 г. в России госрасходы на здравоохранение составили около 850 долл. ППС на душу. Более того, расчеты ВШОУЗ на примере РФ за 2011-2016 гг. показали, что главными факторами, определяющими состояние здоровья граждан (ОПЖ), являются: социально-экономические (уровень ВРП на душу населения), образ жизни населения (потребления алкоголя и распространенность табакокурения) и деятельность здравоохранения (подушевые государственные расходы на эту сферу). Количественно их влияние распределяется следующим образом: от финансирования государственной системы здравоохранения ОПЖ зависит на 30%, от уровня ВРП – на 37%, от образа жизни – на 33%.
Веса названных показателей в рейтинге были определены путем оценки степени их влияния на ОПЖ и различий между максимальными и минимальными значениями этих показателей по всем регионам. Наибольший вес в рейтинге имеют значения ОПЖ (50%) и государственное финансирование здравоохранения (30%). Остальные факторы — ВВП на душу населения и потребление алкоголя имеют вес по 10% каждый.
Таким образом, в рейтинге по значению ОПЖ судят, каково здоровье населения и как влияет на него работа системы здравоохранения. Тот регион, который из всех 85 субъектов РФ имеет самое большое значение ОПЖ, получает 50 баллов, самое низкое – 0 баллов. Самое высокое ОПЖ в Республике Ингушетия – 80,8 года, соответственно по этому показателю регион набирает 50 баллов.
Далее, анализируют три показателя, которые влияют на здоровье населения: подушевые государственные расходы на здравоохранение, уровень валового регионального продукта (ВРП) и потребление крепких алкогольных напитков в расчете на душу населения. По каждому из них считают баллы, которые затем суммируются для получения итогового балла с учетом веса этого фактора. Подушевые государственные расходы на здравоохранение включают все источники финансирования (бюджеты всех уровней и средства ОМС). Эти расходы определяют объемы бесплатной медицинской помощи и рассчитываются без учета коэффициента дифференциации, чтобы регионы были сопоставимы между собой. Чем ниже эти расходы, тем выше балл в рейтинге.
ВРП на душу населения отражает уровень экономического развития субъекта РФ, от его значения косвенно зависят региональные расходы на здравоохранение и возможность населения платить за медицинские услуги из своего кармана. Чем ниже этот показатель, тем выше балл в рейтинге.
Таким образом, субъекты РФ, имеющие самые высокие значения расходов на здравоохранение и ВРП, получают самый низкий балл. И, наоборот, те, кто небогат и меньше всех потратил на медицинскую помощь, получают самый высокий балл. Например, самые высокие значения ВРП на душу населения в Ненецком, Ханты-Мансийском, Ямало-Ненецком автономных округах, Сахалинской области, Чукотском автономном округе, в городе Москва. Эти регионы получают самые низкие баллы по этому показателю. В этих же субъектах сложились одни из самых высоких государственных расходов на здравоохранение (выше, чем в среднем по РФ, где они составляют 15,9 тыс. руб. на душу населения). Обращаем внимание, что среднее значение по РФ рассчитано по значениям финансирования здравоохранения без коэффициента дифференциации. Соответственно и по этому показателю названные регионы получают невысокие баллы.
Показатель потребления алкоголя на душу населения имеет небольшой вес – 10% и введен, чтобы нивелировать влияние на ОПЖ этого отрицательного фактора, т.е. оценить влияние только системы здравоохранения на здоровье населения. Например, известно, что чем меньше уровень потребления алкоголя, тем дольше живут граждане, однако от деятельности системы здравоохранения этот показатель зависит мало. Соответственно те регионы, где здоровье населения не отягощено высоким потреблением спиртных напитков, получают самый низкий балл.
Затем все баллы суммируются и получается итоговое место в рейтинге. На первых местах по эффективности здравоохранения оказываются те субъекты РФ, которые относительно других регионов смогли добиться самых высоких показателей ОПЖ при относительно низком уровне государственного финансирования здравоохранения и ВРП.
Кто вышел в лучшие
В первую десятку рейтинга входит большинство регионов Северо-Кавказского федерального округа: республики Дагестан, Ингушетия, Чеченская, Кабардино-Балкарская, а также Ставропольский край. Два региона из Приволжского федерального округа – Кировская область, Чувашская Республика. Из Южного федерального округа в десятку вошли Республика Адыгея, Волгоградская и Ростовская области. Из Центрального федерального округа никто не попал в первую десятку. На первом месте – Республика Дагестан, в ней граждане живут до 77,2 года, почти как в «новых-8» странах ЕС – Чехии, Эстонии, Венгрии, Польше, Словакии, Словении, Латвии и Литве (77,4 года в 2015 г.).
Правда, в СКФО и ЮФО благоприятный климат и граждане ведут более здоровый образ жизни. А то, что там меньше потребляют горячительные напитки, они получили вычет из суммарного балла в рейтинге.
10 лучших и 10 худших регионов РФ по эффективности здравоохранения в 2016 г.
Интересно другое, как в десятку лучших попали субъекты РФ, расположенные в центральной части России – Кировская область и Чувашская Республика. Как удалось, например, Республике Мордовия, она на 13-м месте, достигнуть ОПЖ в 72,3 года, что выше, чем в среднем по РФ (71,9 года), когда на здравоохранение в этой области тратится на 4% меньше, чем в среднем по стране. Или, например, Белгородская область (она на 21-м месте в рейтинге) — в этом субъекте ОПЖ на 1 год выше, чем в среднем по стране (72,9 года), хотя на здравоохранение тратится на 5% меньше.
Существенные резервы повышения эффективности здравоохранения есть в таких обеспеченных регионах, как: Москва (26-е место), Республика Татарстан (29), Санкт-Петербург (37), Московская область (30), Самарская область (44), Красноярский край (73), Пермский край (72), Иркутская область (83), Сахалинская область (84). В этот список попали те регионы, которые по уровню финансирования здравоохранения и экономическому положению точно могли бы добиться лучших результатов в значении ОПЖ при существующем уровне финансирования. Например, Москва при уровне ВРП на душу населения, выше, чем в ЕС в среднем, должна иметь ОПЖ не 77 лет, а как в странах ЕС – 80-81 год.
Замыкают список 10 самых низких по эффективности здравоохранения регионов – Свердловская область, Тверская область, Республика Коми, Еврейская автономная область, Республика Хакасия, Камчатский край, Магаданская область, Иркутская область, Сахалинская область, Чукотский автономный округ. Этим регионам необходимо самое пристальное внимание уделить вопросам охраны здоровья граждан, в том числе доступности и качеству медицинской помощи.
Регионы-победители в соответствующих климатогеографических зонах
ВШОУЗ разделил все субъекты РФ на четыре группы в зависимости от климатогеографических условий:
1) Центральная зона (регионы Центрального, Приволжского и Северо-Западного федеральных округов).
2) Южная зона (регионы Южного и Северо-Кавказского ФО).
3) Уральская и Зауральская зона (регионы Уральского, Сибирского и Дальневосточного ФО).
4) Арктическая зона.
Рейтинг эффективности здравоохранения субъектов Центральной зоны
В скобках указано место региона в общем рейтинге.
Видно, что на первом месте Кировская область, республики Чувашия и Мордовия. В Кировской области ОПЖ практически на уровне среднего значения по РФ (71,7 года), хотя на здравоохранение они тратят на 9% меньше, чем в среднем по стране. А вот в Новгородской области эти расходы находятся на уровне среднего значения по РФ, однако ОПЖ в регионе на 2,7 года ниже.
Рейтинг эффективности здравоохранения субъектов Южной зоны
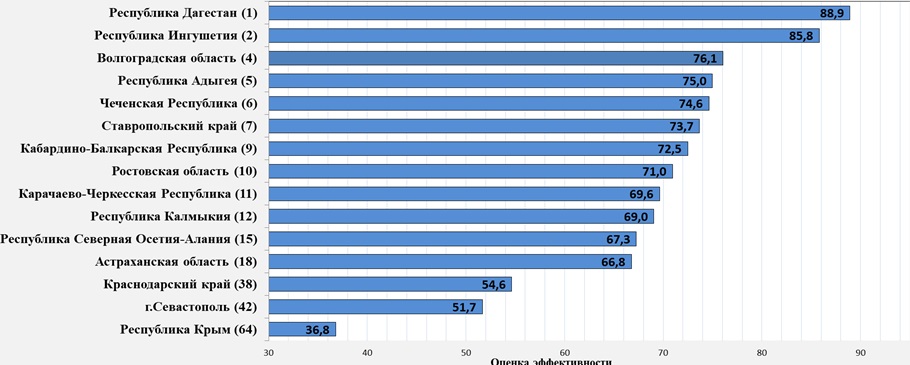
На первых местах Республики Ингушетия и Дагестан, Волгоградская область. В Республике Ингушетия самое высокое значение ОПЖ среди всех субъектов РФ – 80,8 года, при этом на здравоохранение в регионе тратится на 9% меньше, чем в среднем по РФ. В Волгоградской области ОПЖ 72,5 года, что на 0,6 лет выше, чем по РФ в среднем, при этом на здравоохранение в этой области тратят на 32% меньше, чем по РФ в среднем. Правда, следует отметить, что низкие расходы на здравоохранение могут в последующие годы обернуться снижением позиции в рейтинге, так как неизбежно связаны со снижением доступности и качества медицинской помощи.
Республике Крым и Краснодарскому краю придется серьезно подтянуться. В Крыму сегодня ОПЖ на 2,1 года ниже, чем в Краснодарском крае. Но сам Краснодарский край отстает по ОПЖ на 0,6 года от Ставропольского края. При этом в Ставрополье тратят на здравоохранение на 10% меньше, чем у них. Краснодарский край, чтобы серьезно подняться в рейтинге должен иметь ОПЖ как минимум на 1 год выше, чем сегодня.
Рейтинг эффективности субъектов Уральской и Зауральской зоны

Первыми в списке оказались Томская, Тюменская и Новосибирская области. В Томской области ОПЖ практически на уровне среднего значения по РФ (71,7 года), хотя на здравоохранение они тратят на 9% меньше, чем в среднем по стране. В богатейшей Сахалинской области на здравоохранение тратится на 76% больше, чем в среднем по РФ, однако это не позволяет добиться значимых результатов – ОПЖ в регионе на 3,2 года ниже, чем в среднем по РФ.
Рейтинг эффективности субъектов Арктической зоны

Ханты-Мансийское здравоохранение оказалось на первом месте несмотря на то, что госрасходы на здравоохранение у них на 48% больше, чем в среднем по стране. Это место им обеспечило высокое ОПЖ – на 1,6 года выше, чем в среднем по РФ, и самое высокое в Арктической зоне. Самое низкое значение ОПЖ (64,4 года) – в Чукотском АО и Магаданской области, хотя в этих регионах на здравоохранение тратится на 50% больше, чем в среднем по РФ.
Делайте выводы
Рассматриваемый рейтинг – это, конечно, макро-срез в анализе деятельности здравоохранения регионов в сравнении друг с другом. В чем могут быть причины низкой эффективности здравоохранения в регионах?
Первая причина – это неверно выстроенные приоритеты в расходах. Например, дефицитные средства здравоохранения можно потратить на стройки и оказание дорогостоящих видов медицинской помощи, например ЭКО, или же направить на бесплатные лекарства для большинства населения. Ведь с 2012 по 2016 г. по стране государственные расходы на здравоохранение не только не выросли, но и сократились в реальных ценах. А в такой ситуации, если по какой-то статье расходов прибыло, то значит, где-то убыло. Значит, нужно следить, чтобы расходы шли только по приоритетным статьям, которые будут способствовать улучшению здоровья большинства населения. Для РФ важнейшими приоритетами должны стать улучшение здоровья детей и подростков, среди которых первичная заболеваемость по сравнению с советским временем возросла в разы (в 1,6 — у детей и 2,4 раза — у подростков). Также приоритетны расходы на снижение смертности российских мужчин, которые в 2016 г. жили почти на 11 лет меньше, чем российские женщины.
Вторая причина низкой эффективности здравоохранения в регионах – это дефицит врачей, особенно в амбулаторно-поликлиническом звене. Не попадешь к врачу вовремя, значит, есть риски ухудшения здоровья.
Третья причина – неудовлетворительное качество медицинской помощи. А его только контрольными проверками не улучшить. Для этого нужны системные меры по подготовке и повышению квалификации врачей, внедрение стандартов безопасности пациентов в лечебных учреждениях. И, наконец, чтобы система здравоохранения была эффективной, нужны грамотные управленцы, владеющие современными методами управления лечебными учреждениями. Чтобы эффективно управлять, недостаточно быть хорошим врачом, необходимо владеть знаниями в сфере управления, экономики и финансов.
Эксперты ВШОУЗ также обратили внимание на то, что в регионах-передовиках рейтинга исполнительные власти уделяют большое внимание здоровому образу жизни граждан – контролю за потреблением алкоголя, снижению распространенности табакокурения, активным занятиям спортом. Даже наша поправка на уменьшение баллов в рейтинге из-за невысокого потребления алкоголя не смогла снизить позицию этих регионов в рейтинге.
От редакции:
В таком комплексном процессе как качество управления здравоохранением важную роль могут играть и другие не менее весомые факторы. И какие именно показатели закладывать в основу подобной системы оценок – вопрос, требующий обстоятельной дискуссии. Если у заинтересованных сторон есть предложения по другим моделям составления рейтинга, редакция портала Medvestnik.ru с готовностью предоставит площадку для выражения профессиональных мнений.
- Авторы
- Резюме
- Файлы
Беловодский А.А. В предложенной статье рассматриваются проблемы российской сферы здравоохранения. Даётся краткий анализ основных проблем (низкая эффективность здравоохранения, стагнация фармацевтической отрасли, высокие цены на лекарственные препараты для населения). А также описываются пути их решения, предлагаемые как экспертами, так и автором статьи.  127 KB Введение
127 KB Введение
Богатство любого государства — это его население. Люди создают государство и являются источником, двигателем его развития и процветания. Но чтобы активно действовать, человек должен быть здоров. Поэтому одна из важнейших функций государства — поддержание здоровья своего населения. Такая поддержка осуществляется через систему здравоохранения.
Здравоохранение — совокупность мер политического, экономического, социального, правового, научного, медицинского, санитарно-гигиенического, противоэпидемического и культурного характера, направленных на сохранение и укрепление физического и психического здоровья каждого человека, поддержание его долголетней активной жизни, предоставление ему медицинской помощи в случае ухудшения здоровья.
Согласно Конституции РФ, «Российская Федерация — это социальное государство», в котором «охраняются труд и здоровье человека». Но на практике всё далеко не так, как написано.
Большинство экспертов сходится во мнении, что система здравоохранения Советского Союза была одной из лучших в мировой практике, поскольку она выполняла все возложенные на неё функции по качеству, доступности и обеспеченности медицинскими услугами, лекарствами и материалами. Но после распада СССР она вступила в фазу стагнации: очень сильно сократилось финансирование, высококвалифицированные специалисты в области медицины уезжали за рубеж, прекратились научные исследования по медицине, сильно сократилось производство лекарственных препаратов и аппаратов для диагностики и лечения заболеваний.
В начале 2000-х годов, когда положение в стране стало постепенно улучшаться, власти обратили внимание на сферу здравоохранения. Но накопившихся проблем столько, что разом и за короткий промежуток времени их не решить.
Так, важнейшим условием дальнейшего развития сферы здравоохранения является переход на инновационный путь развития, в связи с чем должна быть обеспечена реализация следующих принципов:
- государственное регулирование в сочетании с эффективной конкуренцией в инновационной сфере;
- подготовка и переход промышленности на увеличение выпуска высокотехнологичной и наукоемкой продукции, отвечающей потребностям рынка и перспективам его развития;
- создание долгосрочных условий для повышения производительности труда;
- концентрация ресурсов на инновации, которые обеспечат позитивные структурные сдвиги в экономике;
- стимулирование деловой и инвестиционной активности в сфере научной, научно-технической и инновационной деятельности через налоговые, кредитные и другие экономические льготы;
- интеграция инвестиционной, научно-технической, образовательной и производственной деятельности;
- обеспечение правовой защиты объектов интеллектуальной собственности и авторских прав при распространении научно-технических знаний и информации;
- сотрудничество всех уровней государственной власти, а также государства, субъектов федерации и муниципальных образований по вопросам модернизации и технологическом обновлении базовых отраслей экономики и социальной сферы;
- гласность и обсуждение приоритетных инновационных программ и проектов при проведении открытых конкурсов.
Государственное регулирование недаром вынесено на первое место среди принципов. Без него инновационного развития не получится, поскольку частный бизнес неохотно включается в инновационный процесс. Регулирование и поддержка в сфере инноваций со стороны государства должна заключаться в следующем:
- разработка нормативно-правовых актов в сфере инновационной деятельности, организация и контроль за их исполнением;
- определение приоритетов в сфере инноваций, разработка и реализация инновационных программ и проектов;
- создание инновационной инфраструктуры и условий для инновационной деятельности (стимулирование через льготное налогообложение, дотации, субсидии из бюджетов);
- формирование и размещение на конкурсной основе государственного заказа на создание наукоемкой продукции и технологий;
- защита прав инвесторов и кредиторов;
- подготовка и повышение квалификации кадров, занятых в области инновационной деятельности;
- координация действий субъектов инновационной деятельности;
- поддержка создания субъектов инвестиционной деятельности с участием иностранного капитала, с предоставлением соответствующих госгарантий деятельности.
Таким образом, цель данного реферата — характеристика проблем сферы здравоохранения России и путей их решения.
Были поставлены следующие задачи:
1) описание проблем сферы здравоохранения;
2) описание мер, принимаемых в России для устранения проблем;
3) предложение авторских мер по преодолению проблем.
В реферате была использована информация не только из различных источников, но и наблюдения самого автора.
1. Проблемы российской системы здравоохранения
Прежде всего, следует остановиться на низкой эффективности всей системы здравоохранения, что порождает низкое качество предоставляемых медицинских услуг. Причинами подобного положения дел являются следующее:
1) нехватка специалистов, медицинского оборудования, больничных учреждений, что порождает длинные очереди пациентов в часы приёма. Врачам приходится работать в авральном режиме, что автоматически снижает качество оказываемых услуг;
2) короткий график приёма пациентов. Часто часы приёма заканчиваются до 14 часов дня. Кто не успел попасть на приём, тот вынужден приходить в другой день, то есть снова отпрашиваться с работы, следовательно, не выполнить ряд своих обязанностей. Такое отвлечение сотрудников негативно сказывается как на самой компании (степень отрицательных последствий будет напрямую зависеть от должности сотрудника и возможности его замены), так и на работнике данной компании (снижение заработной платы);
3) невозможность своевременно получить требуемую медицинскую помощь. Это является следствием нехватки специалистов, оборудования, дороговизны лекарственных средств и медицинских услуг;
4) низкая квалификация врачей. Часто бывает так, что в двух разных поликлиниках врачи ставят разные диагнозы на одни и те же симптомы. Соответственно, и лечение не даёт ожидаемого эффекта;
5) отсутствие либо старение медицинского оборудования. В большинстве больниц обследование и лечение пациентов проводится на советском оборудовании. А прохождение лечения либо обследования на новом оборудовании (если оно имеется) часто стоит больших денег;
6) низкая заработная плата и отсутствие механизмов по стимулированию качественной работы.
Ситуация нехватки специалистов и больничных учреждений особенно заметна при сравнении городов как внутри одного региона, так и между регионами. Так, если в областном центре или столице республики большинство больниц и поликлиник отремонтированы, имеют новое оборудование, то в простых городах, особенно удалённых от центра, зачастую мало поликлиник, в которых люди не могут получить необходимый объём медицинских услуг. Как часто в больницах столиц субъектов федерации можно видеть людей из других городов и слышать про отсутствие в их городе нужного аппарата или специалиста.
Низкая эффективность системы здравоохранения сильно «ударяет» по стране в целом, особенно по её экономике.
Следующая серьёзная проблема находится в сфере производства лекарственных препаратов. Современное население большинства стран не может прожить без антибиотиков, вакцинации, множества различных препаратов. И если внутри страны производится более 80 % требуемых для её населения препаратов, то проблем практически нет. Но если же страна импортирует большинство лекарств, то возникает «угроза национальной биологической безопасности». К таким странам относится и Россия: импорт лекарственных средств составляет около 80 % от их потребления. Большинство отечественных лекарств являются наработками советских времён (доведённые до промышленного производства) либо дженериками (лекарственный препарат с доказанной фармацевтической, биологической и терапевтической эквивалентностью с оригиналом, но не обладающий патентной защитой; то есть это копия оригинального препарата сторонней разработки). Новые разработки в этой области на свои деньги ведут крупнейшие компании фармацевтического рынка («Фармстандарт», «Отечественные лекарства», «Нижфарм», «Верофарм» и др.), остальные же получают гранты из-за рубежа и изредка госзаказы.
Также причинами стагнации фармакологической отрасли стали :
1) отток специалистов за рубеж. Так называемая «утечка умов» давно стала национальной бедой России. Учёные переезжают в другие страны, поскольку им предлагают высокую оплату, гарантируют заказы и предоставляют всё необходимое оборудование для исследований;
2) недостаточное инвестирование. Фармакология — это специфическая сфера здравоохранения со своими понятиями, закономерностями. Мало кто из потенциальных инвесторов способен понять смысл разработки и оценить её перспективность. Также отпугивает неясность срока окупаемости вложений и высокие медицинские риски выпускаемых препаратов;
3) неумение учёных «продавать» свои идеи. Россия всегда славилась своими людьми. Сегодня существуют группы энтузиастов, разрабатывающие новые лекарственные препараты. Но дело дальше идеи и первоначальных наработок не продвигается, поскольку они не знают, как правильно преподнести свою разработку инвесторам с целью дальнейшего её испытания и запуска в производство;
4) дороговизна разработки новых лекарств. По оценкам экспертов, инвестиции в разработку нового лекарства составляют не менее $600 млн. Из них 10-15 % идёт на разработку молекулы, 25-30 % — на доклинические испытания на животных, 50-60 % — на клинические испытания на людях. Если же речь идёт о разработке принципиально новой формулы, то затраты на весь цикл (от исследований до вывода на рынок) могут достигать более $1 млрд.;
5) длительный срок. Минимальный срок разработки нового лекарственного средства составляет 3 года;
6) незащищённость интеллектуальной собственности. Указанная проблема не является специфической только для фармакологической отрасли. Она характерна для России в целом. Только с 2006 г. начала оформляться законодательная база по защите интеллектуальной собственности. В частности, 18.12.2006 г. вступила в силу часть 4 Гражданского Кодекса Российской Федерации, посвящённая интеллектуальной собственности;
7) наличие дженериков. Крупные современные фармакологические компании имеют малую заинтересованность в разработке новых препаратов ещё и по причине большого числа фирм, выпускающих дженерики. Дженерики в большинстве случаев не отличаются по качеству и свойствам от оригинала, но стоят на порядок дешевле, что снижает рентабельность нового препарата компании-разработчика.
Чуть подробнее следует остановиться на проблемах финансирования разработок лекарственных препаратов. Высокая стоимость полного цикла создания препарата (от идеи до производства) делает такие разработки невозможными для средних и мелких компаний. Но они участвуют в разработках в качестве «генераторов идей» либо первой ступени исследований (создание формулы лекарства). В дальнейшем они продают свои наработки, чаще всего, зарубежным компаниям по причине высокой оплаты. К тому же, по словам специалистов, иногда отечественным компаниям новые разработки не нужны, что объясняется нехваткой денежных средств на продолжение разработок, либо наличием большого количества собственных лекарственных препаратов, либо успешным выпуском дженериков на импортные лекарства.
Зарубежные гранты — это ещё один способ выживания представителей некрупного фармакологического бизнеса. По оценкам Роспрома, средний размер гранта составляет $100 тыс., по ним работают 30-50% российских компаний. Разработки ведутся до стадии получения формулы, потом её продают за рубеж .
Также у компаний есть шансы получить необходимые средства, обратившись в специальные фонды. Сейчас предпринимателям помогает Фонд поддержки малого предпринимательства, который выдаёт деньги при условии, что предприниматель имеет патент. Сумма выделяемых средств на самом раннем этапе развития — 1 млн. руб. В дальнейшем, если удастся привлечь инвестора, то Фонд выделит ещё 3,75 млн. руб. Также в стране функционируют 3 венчурных фонда, в перспективе учреждение ещё 7. Их капитал будет формироваться за счёт частных и государственных средств. Деньги будут выдаваться предпринимателям на условии вхождения в капитал создаваемой компании и получения в будущем доли прибыли .
Ещё один путь решения проблемы финансирования — это государственные закупки препаратов и заказы. Но пока данный механизм малоэффективен, поскольку при госзакупках 89 % требуемых лекарств приобретается у зарубежных компаний. Но приоритет должен быть у российских разработок .
Следующая проблема, связанная с лекарственными препаратами, — это их высокая стоимость для населения. Нет, в этом нет злого умысла производителей лекарств (как думают многие). Этому способствует ряд причин :
1) колебание курса рубля. С октября 2008 г. в России началась плавная девальвация рубля, вследствие чего доллар вырос по отношению к рублю почти на 40 %, что сказалось на удорожании импорта. А поскольку 80 % потребляемых лекарственных препаратов жителями страны приходится на импорт, то и основной удар от девальвации получили конечные потребители;
2) дороговизна и длительность разработок. Поэтому все принципиально новые препараты, выходящие на рынок, доступны лишь ограниченному кругу потребителей (либо богатым, либо тем, кому компания-разработчик выделила их бесплатно). Одним из примеров может служить современные разработки вакцины против «свиного гриппа» британской компании GlaxoSmithKline Plc. Разработка вакцины шла 5 лет, было потрачено более $3,2 млрд. Цена готовой вакцины составляет 10$. 50 млн. доз были бесплатно отданы Всемирной организации здравоохранения. А теперь представим несколько расчётов на тему того, сколько будет стоить импортная вакцина против «свиного гриппа» для населения России:
Курс доллара, установленный ЦБ РФ, по состоянию на 13.10.2009 — 29,5 руб.;
Стоимость препарата — $10;
Пошлина на импорт лекарственных средств — 10 %;
Таким образом, стоимость данной вакцины при пересечении границы равна 324,5 руб. (10*1,1*29,5).
Конечная же стоимость будет складываться из наценок розничных сетей, затрат на доставку и на продвижение лекарства. Можно сделать предположение, что стоимость для населения составит около 500 руб. за 1 дозу. Совершено очевидно, что большинство населения России не сможет себе позволить такую вакцину из-за низких доходов, что повышает риск заболеваемости и смертности от вируса «свиного гриппа».
3) необоснованность цен на лекарства. Проблемы высокой стоимости лекарств недавно, во время визита в Зеленоград, затрагивал В.В. Путин, акцентировав внимание и непонимание на том, что зарубежные лекарства часто продаются в России по ценам в разы более высоким, чем в других странах.
Российские же препараты население зачастую боится приобретать, отдавая предпочтение импортным, поскольку нет уверенности в качественности отечественных препаратов. К тому же большинство импортных препаратов не имеет аналогов в России.
Такая же ситуация (как в примере с расчётом стоимости) наблюдается в целом по рынку фармацевтических препаратов, что ставит Российское государство под серьёзную угрозу из-за высокого риска заболеваемости населения и снижения возможностей для быстрого его выздоровления.
2. Пути разрешения проблем в сфере здравоохранения
Как же выйти России из столь плачевной ситуации со здравоохранением? Главное — это реформы. Но не точечные по принципу «найти решающее звено, потянуть за него — и всё разрешится». Необходим комплекс реформ, направленных на все элементы здравоохранения. Они должны быть продуманными и полными, иначе, как это часто бывает в России, от них будет только хуже.
Для повышения эффективности сферы здравоохранения специалисты предлагают разработать механизм стимулирования конкуренции между медиками, медицинскими учреждениями. Требуется создать такой механизм, который заинтересует медицинских специалистов в повышении качества оказываемых ими услуг. Например :
1) создание базы данных врачей и их пациентов (которые постоянно у него обслуживаются). Такая система действует за рубежом, где здравоохранение бесплатное (США, страны Западной Европы), и позволяет выявить высококвалифицированных врачей;
2) оказывать финансирование медицинских учреждений за эффективность оказанных ими услуг. То есть чем меньше человек провёл в стенах больницы, и если у него не случился рецидив болезни, то оказавшее ему помощь медицинское учреждение получит большее финансирование, чем остальные. Такой механизм используется в большинстве развитых стран (Великобритания и др.);
3) необходимо принять ряд законов, способствующих конкуренции в здравоохранении;
4) необходимо изменить организационно-правовую форму медицинских учреждений. Сегодня все они государственные. Это значит, что возникающие финансовые результаты от их работы уходят к государству: излишек денежных средств забирается, возникающие долги гасятся. Такая ситуация демотивирует медицинские учреждения относительно эффективной работы. Следует дать им больше свободы в деятельности;
5) следует дифференцированно подходить к вопросам развития сферы здравоохранения на различных территория Российской Федерации в силу их неодинакового развития. Где-то требуется только повышать эффективность здравоохранения путём стимулирования конкуренции развивать повысить качество оказываемых медицинских услуг, поскольку в регионе (городе) есть необходимые для лекарства, оборудование, специалисты. А где-то сперва необходимо решить вопрос о дефиците лекарственных препаратов, медицинского оборудования, специалистов, и только потом внедрять механизмы стимулирования конкуренции в сфере здравоохранения.
К вопросам оплаты труда специалистов медицины следует подходить с точки зрения развития региона (города), нежели увеличивать заработную плату на одинаковую сумму по всей стране. Из-за сильных различий в уровне развития субъектов федерации, муниципальных образований, сумма повышения заработной платы будет восприниматься везде по-разному. Так, в Москве 10 тыс. руб. надбавки для участкового врача значит очень мало, а в Дагестане эта же сумма является большими деньгами.
Также требуется создать механизмы, благодаря которым бесплатную медицинскую помощь в первую очередь получали бы те, кому нечем платить, а те, кому есть, чем заплатить, при наличии дефицита (оборудования, специалистов, лекарственных препаратов) могли бы оплатить требуемую для себя врачебную помощь .
Ещё один способ развития конкуренции — использование современных информационных достижений в сфере здравоохранения. В частности, эксперты предлагают идею создания персонифицированной базы индивидуальных счетов. На её основе можно будет научно обосновать требуемое количество специализированных коек в конкретном регионе.
Повышение качества медицинского обслуживание также будет достигаться и за счёт развития отделений интенсивной терапии (реанимации различной специализации). На Западе в структуре каждого госпиталя имеется 20-25% коек интенсивного лечения. В России этот показатель не превышает 5%.
Следующая проблема сферы здравоохранения — тарифы на медицинские услуги — должна решаться путём цивилизованного вмешательства государства. Медицинские тарифы должны включать в себя все статьи расходов. В них должна учитываться необходимая рентабельность и уровень прогнозируемой инфляции .
Для привлечения финансирования и стимулирования новых разработок предлагается учреждать венчурные фонды (с участие разного капитала), выделять государственные гранты на исследования. Начинается сотрудничество бизнеса с вузами и наукоградами. Сегодня существуют биотехнологические лаборатории на базе МГУ, Ставропольского госуниверситета, наукограда в Пущине. Их задача — первый этап разработок. В дальнейшем полученная формула будет продана частной компании.
Государству необходимо стимулировать инновационное развитие всей экономики в целом и сферы здравоохранения, в частности. Как уже отмечалось раньше, в России практически нет новых разработок лекарственных препаратов и медицинского оборудования. Чтобы исправить ситуацию, государству, в первую очередь, необходимо развивать инновационную инфраструктуру, менять налоговое законодательство (увеличивая налоговые льготы и вводя налоговые каникулы для компаний, осуществляющих новые разработки). Предусматривается в скором времени создание нескольких НИИ для проведения научных исследований в области медицины.
Но уже существуют реальные подвижки в данной ситуации. Так в 2008 году из бюджета было выделено 19,4 млрд. руб. на строительство центров новых медицинских технологий в Пензе, Хабаровске, Астрахани и в других городах. При поддержке государства развивается медицинское направление в технопарках (Курчатовский, Зеленоградский, Обнинский), где разрабатываются новые методы лечения, лекарственные средства, оборудование .
В начале 2005 г. была запущена программа Дополнительного лекарственного обеспечения. Суть — бесплатное обеспечение лекарствами льготные категории населения. Для этих целей из бюджета ежегодно выделялись средства для закупки лекарственных препаратов. 89 % закупок в денежном выражении приходится на зарубежные компании. В связи с этим специалисты советуют переместить акцент на препараты отечественных производителей .
Всё выше сказанное — это то, что предлагают эксперты. В целом автор согласен с их предложениями. Но проанализировав проблемы сферы здравоохранения России, он предлагает дополнительный ряд мер, направленных на улучшение ситуации.
Самое главное — это инновационное развитие. Государство должно стать инициатором инновационного процесса. Оно должно создать стимулы, чтобы бизнес был заинтересован вкладывать свои средства в затратные рискованные проекты. Для этого необходимо изменить законодательство в части инновационной деятельности компаний. Для компаний, которые ведут разработки новых лекарственных препаратов или медицинского оборудования, следует ввести налоговые льготы на первые несколько лет (до 3х лет) разработок. В дальнейшем для них следует сократить налог на прибыль на этапе продвижения нового препарата (оборудования) на рынок. Как только объём продаж достигнет плановых показателей и продолжит рост, такие компании следует переводить на общий режим налогообложения.
На начальном этапе разработок государство должно активно помогать компаниям в финансовом плане, особенно молодым фирмам с перспективными разработками. Для этого можно использовать средства федеральных целевых программ, государственных заказов, гранты, создание совместных предприятий с частным бизнесом, создание различных венчурных фондов.
Для стимулирования новых разработок следует создать научно-исследовательские центры (как минимум, по одному в каждом федеральном округе), под крышей которого собрать учёных и предоставить им финансирование под их идеи. В дальнейшем разработки можно будет либо продавать частным компаниям, либо налаживать их промышленный выпуск и продвижение на рынке в рамках совместных предприятий, либо использовать арендную или лизинговую форму реализации разработки. При продаже разработки в договоре следует прописать формы и сроки оплаты. Оптимальной будет ступенчатая оплата (первоначальный взнос, затем фиксированные либо процентные отчисления с выручки от продаж нового препарата/оборудования). При арендной форме приобретатель (арендополучатель) будет лишь платить отчисления за пользование формулой либо промышленным образцом прибора без перехода права собственности на арендуемую разработку. При этом данная разработка может быть сдана в аренду другим компаниям. При лизинговой форме приобретатель (лизингополучатель) будет использовать все преимущества лизинговой схемы.
Для облегчения перехода на инновационный путь развития первоначально можно создавать дженерики на западные образцы, но уже на их основе производить собственные разработки. Но необходимо усилить контроль за дженериками, что автоматически повысит доверие к ним со стороны населения и сократит количество побочных эффектов.
Чтобы была возможность инновационного развития, нужны высококвалифицированные кадры. Следует искать и поощрять талантливых студентов, привлекать их к работе в исследовательских проектах. Также необходимо остановить отток отечественных учёных за рубеж. Для этого необходимо создать им все условия для исследовательской деятельности: предоставить лаборатории, выделить финансирование. Но такие меры следует предпринять по приоритетным научным направлениям, а также перспективным направлениям. Не стоит распылять ресурсы на сомнительные исследования (коих в современном мире можно найти множество).
Одним из таких ключевых направлений (помимо применения нанотехнологий в медицине, создание новых лекарственных препаратов и медицинского оборудования) должна стать диагностика. Развитие данной сферы медицины позволит в разы снизить сроки лечения и количество заболевших средней и высокой степени тяжести, поскольку болезни будет возможно выявлять и лечить на ранней стадии, когда это сделать много проще, чем позже.
Для решения проблемы стоимости лекарств следует проследить ценообразование на всей цепочки (от производителя до розничной торговли). И наказывать тех, кто необоснованно завышает цены.
Заключение
По итогам проведённой работы можно сделать вывод, что, несмотря на огромный объём накопившихся проблем, в российской системе здравоохранения начинаются перемены в сторону улучшения.
Но существует ещё одна серьёзная проблема, которую не решить только новыми идеями и финансированием. Эту проблему не выделяют эксперты, но с ней сталкивается каждый человек. Речь идёт о доверии потребителей к российским лекарственным препаратам, медицинскому оборудованию, врачам. И причина названной проблемы как раз кроется в тех изъянах сферы здравоохранения, названных в работе. К тому же ещё с советских времён у людей осталась мысль о том, что все импортные товары обладают лучшим качеством, характеристиками, более безопасны, чем российские аналоги (если они имеются).
Утраченное доверие всегда очень сложно вернуть. Но если будут решаться все обозначенные в работе проблемы, если их решение не растянется на долгий срок, то люди перейдут на отечественные лекарственные препараты и медицинское оборудование, перестанут считать максимальное изъятие денег у пациента главной целью врачей. Сократится количество дней пребывания в стационарах. Уменьшится смертность и возрастёт продолжительность жизни. Всё это незамедлительно положительно скажется на экономике страны. Только тогда можно будет сказать, что российская система здравоохранения эффективна.
СПИСОК ЛИТЕРАТУРЫ
1. Российская Федерация. Конституция (1993). Конституция Российской Федерации : официальный текст.
2. Российская Федерация. Законы. Таможенный тариф Российской Федерации : Утверждён Постановлением Правительства Российской Федерации от 27 ноября 2006 г. N 718.
3. Наглый, Н. Экономика и здравоохранение / Н. Наглый // http://medreforma.narod.ru/Economic.html
4. Непомнящий, А. 2025: Космолет в таблетке / А. Непомнящий // SmartMoney. — 2008. — №32 (122).
5. Совинский, М. Правила препаратной борьбы / М. Совинский // Энергия Деньги. — 2007. — №39 (645).
6. Филлипенко, Е. Лекарство для фармацевтов / Е. Филлипенко // Энергия промышленного роста. — 2007. — №1-2.
7. Сидибе, П. Как вылечить аптеку / Сидибе П. // Российская газета. — 12.10.2009. — №5016 (192).
Библиографическая ссылка
Беловодский А.А. ЗДРАВООХРАНЕНИЕ В РОССИИ: ПРОБЛЕМЫ И ПУТИ РЕШЕНИЯ // Современные наукоемкие технологии. – 2009. – № 11. – С. 21-27;
URL: http://top-technologies.ru/ru/article/view?id=25977 (дата обращения: 26.10.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Интересные материалы:
- Отчет26 РФ
Госслужащие Ставропольского края избавляются от бумажной волокиты Свой Спецкор 20 марта 2019, 18:31 Поделиться: Системой…
- Проблемы кредитования бизнеса
Кредитование в современном мире — неотъемлемая часть экономического развития. На сегодняшний день кредит можно взять…
- Минздрав положение о министерстве
Информация об органах государственной власти субъектов Российской Федерации в сфере охраны здоровьяДепартамент здравоохранения города МосквыE-mail:…
- Приказ 60 министерства здравоохранения
СГМУ в условиях распространения новой коронавирусной инфекцииОбращение Президента России к гражданам от 23 июня 2020…
- Проблемы исполнения наказания
УДК 343.9 ББК 67.51С.А. ПоповаСОВРЕМЕННЫЕ ПРОБЛЕМЫ ИСПОЛНЕНИЯ НАКАЗАНИЯ В ВИДЕ ЛИШЕНИЯ СВОБОДЫАннотация: Наказание в виде…